頭蓋底腫瘍
- ■ 頭蓋底腫瘍とは
- 頭蓋底腫瘍とは、頭蓋骨の底部、つまり大脳の底部や脳幹周囲に発生する腫瘍の総称です。これには様々な種類の腫瘍が含まれ、代表的なものとして、髄膜腫、神経鞘腫、グロームス腫瘍、下垂体腫瘍、類上皮腫、上皮腫、脊索腫や軟骨肉腫、軟骨腫などの骨性腫瘍、転移性腫瘍などが挙げられます。
一般的に病巣が深い所にあることが多く、しかも重要な脳神経や血管を巻き込んでいることがあり、より専門的で高度な治療が必要となります。そのためには、耳鼻科や眼科、皮膚科、形成外科、放射線治療チームとの協力が重要となります。 - ■ 症状
- 症状は、腫瘍の種類や場所によって様々です。頭痛や視力視野障害、複視(物が二重に見える)、顔面の麻痺や痺れ、聴力障害、嚥下障害、手足の麻痺や痺れなどがあります。良性腫瘍で非常にゆっくり大きくなるものでは、ほとんど症状が無いこともあります。
- ■ 検査
- 通常はまず、頭部のCTやMRIで腫瘍の種類、病巣の大きさや進展具合を確認します。さらに重要な動脈との関係や静脈系の確認のために、血管造影検査を追加したり、全身の検査が必要となることもあります。
- ■ 治療
- 一般的に頭蓋底腫瘍は手術摘出が第1選択となり、全摘出を目指しますが、重要な血管や神経を巻き込んでいたり、脳幹部に癒着している場合は、安全のために部分摘出になることもあります(症例4と5)。腫瘍が良性であったり、進行の遅い場合はそのまま外来で経過観察することもありますが、腫瘍の種類によっては、ガンマナイフやサイバーナイフ、重粒子線や陽子線、トモセラピーなどの放射線治療が非常に有効です。残った腫瘍や手術ができない症例に対しても行われます。特に当院では、年間400例近い症例数を持つ、経験豊富なガンマナイフセンターと共同して治療を行っております。
近年、手術顕微鏡や内視鏡の発達により、その手術成績は格段に向上してきました。当院では術中ナビゲーションシステムやエコー、各種モニタリングをフルに活用して、合併症の予防に努めています。さらに術中MRI装置も導入が決定し、手術の確実性をより高めたいと考えております。
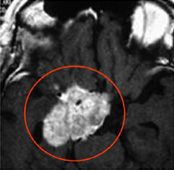
症例1:グロームス腫瘍
30代の女性。手術後に軽度の嚥下障害が出現したが2ヶ月程で改善。術後、4年が経過したが再発は見られない。
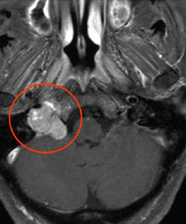 MRI画像(赤丸内が腫瘍)
MRI画像(赤丸内が腫瘍)
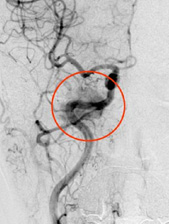 脳血管造形
脳血管造形
(赤丸内の淡く染まっているのが腫瘍陰影)
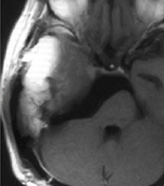
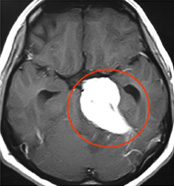
症例2:錐体斜台部髄膜腫
歩行障害で来院された50代の女性。手術後に歩けるようになって退院。複視(動眼神経、外転神経麻痺)が出現したが、1ヶ月程で改善。
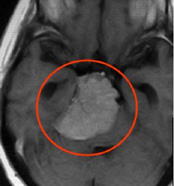
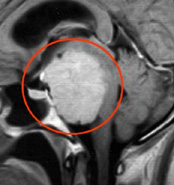 手術前
手術前
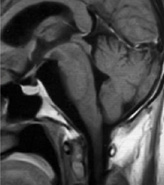 手術後
手術後
症例3:舌下神経鞘腫
舌下神経麻痺(舌の運動障害)で出現した50代の男性で、全摘出が可能だった症例。舌下神経麻痺は残存。
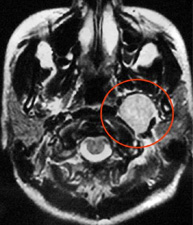
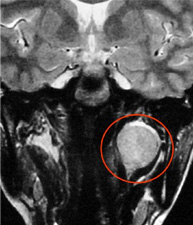
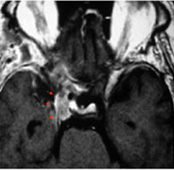
症例4:蝶形骨縁髄膜腫
60代の女性。亜全摘(90%摘出)し、海綿静脈洞内(赤い矢印部分)に残存した腫瘍に対しガンマナイフを行った。現在、増大無くコントロール良好である。
 手術前
手術前
 手術後
手術後
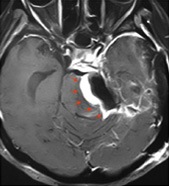
症例5:錐体斜台部髄膜腫
40代の女性。腫瘍が脳幹に強く癒着しており、剥離できなかった部分が残存(赤い矢印部分)。外来で注意深く経過を見守っている。
 手術前
手術前
 手術後
手術後
ブログ
カテゴリ
- トピックス (8)
- 手術症例(2016年3月まで) (2)
- 日誌 (658)
- 手術症例 (2)
- 手術症例(2010年11月まで) (1)
- 手術症例(2015年7月まで) (1)
- 学会発表・論文等 (2)
- PNI-KKU Skull Base Workshop 2015, Bangkok (8)
- 第21回 多摩 微小外科解剖セミナー (杏林大学) (2)
- 第20回愛知頭蓋底脊椎手術手技ワークショップ 平成27年7月16日~17日 (4)
- 第3回脳神経外科フロンティアミーティング (京都) (1)
- 第27回日本頭蓋底外科学会教育セミナー 平成27年7月9日 (2)
- 7th ACNS Education Course and Advanced Cadaver Course (UK) (12)
- 第13回 脳神経外科勉強会 (名古屋) (1)
- 6th ACNS Educational Course in collaboration with Walter E. Dandy Neurosurgical Society (Nepal) (7)
- 1st Bantane Winter Seminar, Nagoya (1)
- Surgeries at Prasat Neurological Institute in Bangkok (9)
- The 4th ACNS Educational course for Neurosurgeons (Russia) (12)
- 第4回愛媛脳神経微小解剖セミナー (愛媛大学) (2)
- The 3rd Jinling International Neurosurgery Cadavaric Course (Nanjing, China) (2)
- 第一回三角地帯中青年神経外科学会 (南京、中国) (2)
- 第20回 多摩微小解剖セミナー (杏林大学) (1)
- 第19回 愛知頭蓋底脊椎手術手技ワークショップ (2)
- 第2回 脳神経外科フロンティアミーティング (熊本) (1)
- 第34回 日本脳神経外科コングレス総会 (3)
- The 2nd Jinling International Neurosurgery Summit (Nanjing, China) (7)
- VII Corso avanzato di chirurgia del basicranio: Italian Skull Base Dissection Course "Around the carotid" (13)
- 15th World Congress of Neurosurgery, Seoul, Korea (1)
- PNG Neuroendoscopic & Microscopic Workshop 2013, Bangkok, Thailand (9)
- 第19回 杏林大学脳神経外科・脳卒中センター 多摩微小解剖セミナーのご案内 (1)
- Skull base dissection course in Diponegoro University, Semarang, Indonesia (17)
- VI Corso avanzato di chirurgia del basicranio: Italian skull base dissection course (5)
- 第18回 杏林大学脳神経外科・脳卒中センター 多摩微小外科解剖セミナーの御案内 (1)
- 6th International Congress of the World Federation of Skull Base Societies, 10th European Skull Base Society Congress (5)
- 若手のための微小脳神経外科解剖セミナー (1)
- 第2回脳神経外科道 (1)
- 第4回東海若手脳腫瘍研究会 (3)
- 2nd Asia Pacific-Singapore Otology Neurotology & Skull Base Congress (Sigapore) October 2011 (3)
- 第16回脳腫瘍の外科学会 教育セミナー (1)
- 第17回 杏林大学脳神経外科・脳卒中センター 多摩微小解剖セミナーの御案内 (2)
- Workshop chirurgico in Torino (6)
最新記事一覧
- Dr Chano...
- 永観堂禅林寺...
- 富山大学での出張...
- 第82回日本脳神...
- 第82回日本脳神...
- 横浜港...
- No.4 最近の...
- 第28回日本脳腫...
- 東京ドーム...
- Trattobl...





